Środek Rozluźniający Mięśnie
Czym są leki rozkurczowe i jak działają
Leki rozkurczowe, zwane również miorelaksantami, to grupa preparatów farmaceutycznych przeznaczonych do zmniejszania napięcia i skurczów mięśni szkieletowych. Ich głównym mechanizmem działania jest wpływ na przewodnictwo nerwowo-mięśniowe oraz modulacja sygnałów przekazywanych w ośrodkowym układzie nerwowym.
Mechanizm działania środków rozkurczowych
Miorelaksanty działają poprzez blokowanie lub modyfikowanie transmisji impulsów nerwowych odpowiedzialnych za skurcz mięśni. Proces ten zachodzi na różnych poziomach układu nerwowego, od rdzenia kręgowego po połączenia nerwowo-mięśniowe. Leki te wpływają na uwalnianie neuroprzekaźników, takich jak acetylocholina i GABA, co prowadzi do rozluźnienia napięcia mięśniowego.
Rodzaje działania leków rozkurczowych
Wyróżniamy dwie główne kategorie miorelaksantów:
- Leki działające centralnie - wpływają na ośrodkowy układ nerwowy, szczególnie na rdzeń kręgowy i mózg
- Leki działające obwodowo - blokują przewodnictwo w złączach nerwowo-mięśniowych
- Preparaty o działaniu mieszanym - łączą oba mechanizmy działania
Czas działania miorelaksantów różni się w zależności od rodzaju preparatu i może wynosić od kilku godzin do całej doby. Metabolizm tych leków zachodzi głównie w wątrobie, a ich wydalanie odbywa się przez nerki. Dzięki temu można dostosować dawkowanie do indywidualnych potrzeb pacjenta i rodzaju schorzenia.
Główne wskazania do stosowania
Leki rozkurczowe znajdują szerokie zastosowanie w leczeniu różnorodnych schorzeń związanych z nadmiernym napięciem mięśniowym. Ich skuteczność została potwierdzona w licznych badaniach klinicznych, co czyni je ważnym elementem terapii wielu dolegliwości mięśniowo-szkieletowych.
Schorzenia kręgosłupa i bóle pleców
Jednym z najczęstszych wskazań do stosowania miorelaksantów są ostre i przewlekłe bóle kręgosłupa. Preparaty te skutecznie łagodzą napięcie mięśni grzbietu, które często towarzyszy dyskopatii, rwie kulszowej czy zespołom bólowym dolnego odcinka kręgosłupa. W chorobach degeneracyjnych kręgosłupa miorelaksanty pomagają przerwać błędne koło bólu i napięcia mięśniowego.
Urazy i rehabilitacja
W medycynie sportowej i rehabilitacji leki rozkurczowe odgrywają kluczową rolę w leczeniu:
- Urazów sportowych i naderwań mięśniowych
- Kontuzji pourazowych wymagających długotrwałej rehabilitacji
- Napięć mięśniowych związanych ze stresem i przepracowaniem
- Stanów po zabiegach ortopedycznych
W schorzeniach neurologicznych, takich jak stwardnienie rozsiane, udar mózgu czy porażenie mózgowe, miorelaksanty pomagają kontrolować spastyczność i poprawiać jakość życia pacjentów. Ich zastosowanie umożliwia lepszą kontrolę ruchów oraz zmniejszenie bólu związanego z nadmiernym napięciem mięśni.
Dostępne preparaty na polskim rynku
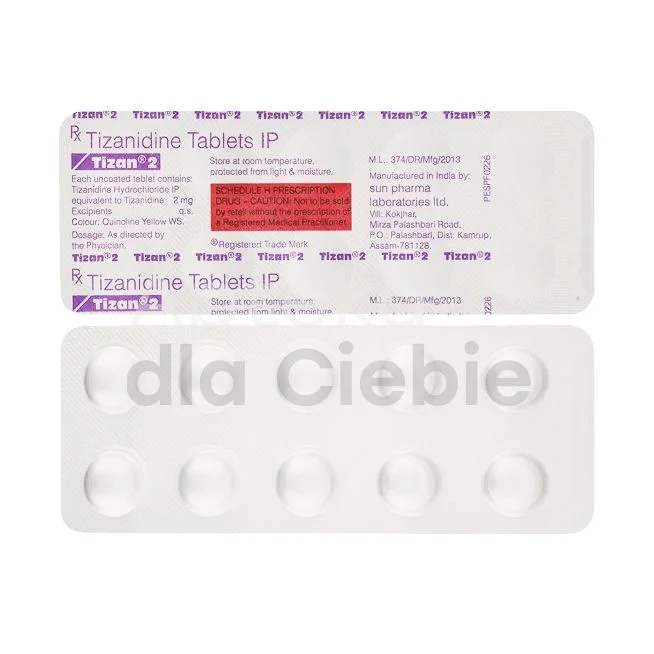
Tizanidyna (Sirdalud, Tizanil)
Tizanidyna należy do grupy centralnie działających leków przeciwspastycznych. Dostępna jest pod nazwami handlowymi Sirdalud i Tizanil w tabletkach o mocy 2 mg i 4 mg. Preparat stosuje się w dawce początkowej 2-4 mg na dobę, stopniowo zwiększając do 12-24 mg dziennie w dawkach podzielonych. Szczególnie skuteczny w leczeniu spastyczności związanej ze stwardnieniem rozsianym oraz urazami rdzenia kręgowego.
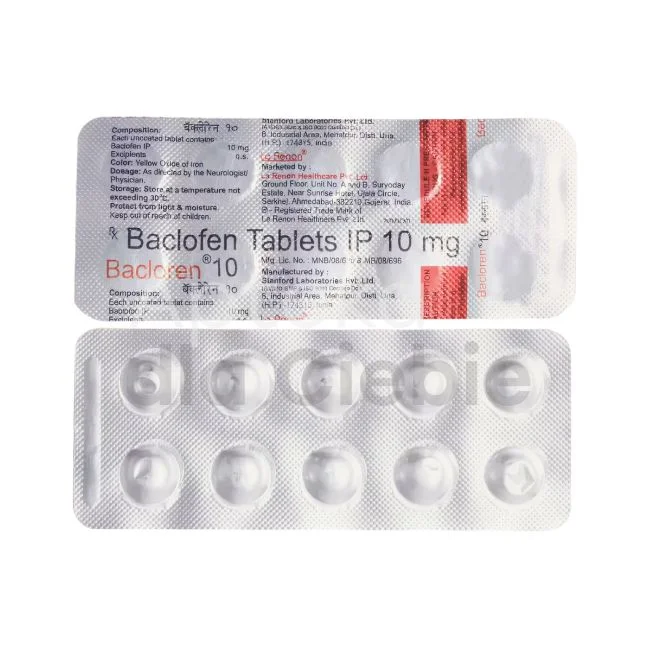
Baklofen (Lioresal, Baklofen)
Baklofen to lek pierwszego wyboru w leczeniu spastyczności pochodzenia rdzeniowego. Charakteryzuje się selektywnym działaniem na receptory GABA-B. Dostępny w tabletkach 10 mg i 25 mg oraz w postaci roztworu do wstrzyknięć dokanałowych. Wskazania obejmują spastyczność przy stwardnieniu rozsianym, urazach rdzenia kręgowego oraz mózgowym porażeniu dziecięcym.
Tetrazepam
Tetrazepam należy do grupy benzodiazepin o działaniu miorelaksacyjnym. Wykazuje właściwości przeciwlękowe i uspokajające. Ze względu na ryzyko uzależnienia i działania niepożądane, jego stosowanie jest obecnie ograniczone. W wielu krajach europejskich preparat został wycofany z obrotu.
Tolperyzon (Mydocalm)
Mydocalm zawiera tolperyzon, który działa poprzez blokowanie kanałów sodowych i wapniowych w neuronach motorycznych. Mechanizm ten zapewnia skuteczne rozluźnienie mięśni bez nadmiernego osłabienia siły mięśniowej. Dostępny w tabletkach 50 mg i 150 mg oraz w ampułkach do wstrzyknięć.
Cyclobenzapryna
Cyclobenzapryna jest dostępna w ograniczonym zakresie na polskim rynku. Stosowana głównie w krótkotrwałym leczeniu bolesnych skurczów mięśni szkieletowych. Charakteryzuje się strukturą podobną do antydepresantów trójpierścieniowych.
Preparaty złożone z paracetamolem
Na rynku dostępne są kombinacje zawierające środki rozluźniające mięśnie wraz z paracetamolem, co zapewnia działanie przeciwbólowe i miorelaksacyjne. Takie połączenie jest szczególnie skuteczne w dolegliwościach bólowo-napięciowych kręgosłupa.
Formy dostępne
Leki rozluźniające mięśnie dostępne są w różnych postaciach:
- Tabletki do stosowania doustnego - najczęstsza forma
- Żele do stosowania miejscowego na skórę
- Plastry transdermalnie uwalniające substancję czynną
- Roztwory do wstrzyknięć domięśniowych i dożylnych
- Roztwory do wstrzyknięć dokanałowych (baklofen)
Przeciwwskazania i działania niepożądane
Główne przeciwwskazania
Leki rozkurczowe nie mogą być stosowane u wszystkich pacjentów. Główne przeciwwskazania obejmują nadwrażliwość na dany środek, ciężkie zaburzenia czynności wątroby lub nerek oraz stany, w których hamowanie napięcia mięśniowego jest niebezpieczne (np. w niektórych urazach szyi). U kobiet w ciąży i karmiących piersią stosowanie leków rozkurczowych wymaga ostrożnej oceny korzyści i ryzyka pod ścisłym nadzorem lekarskim.
Najczęstsze działania niepożądane
Podczas stosowania leków przeciw napięciu mięśniowemu mogą wystąpić różne objawy uboczne, które wpływają na codzienne funkcjonowanie pacjenta. Najczęstsze działania niepożądane obejmują:
- Senność i nadmierne zmęczenie
- Zawroty głowy i zaburzenia równowagi
- Osłabienie mięśniowe i zmniejszona koordynacja
- Suchość w ustach
- Zaburzenia żołądkowo-jelitowe (nudności, zaparcia)
- Zaburzenia widzenia
- Reakcje alergiczne
Szczególne zagrożenia i interakcje
Senność i zaburzenia równowagi zwiększają ryzyko upadków, zwłaszcza u osób starszych. Leki rozkurczowe mogą wchodzić w niebezpieczne interakcje z alkoholem, nasilając działanie sedatywne, oraz z innymi lekami o podobnym działaniu (np. benzodiazepiny, opioidy, leki przeciwhistaminowe). Niektóre substancje są metabolizowane przez enzymy wątrobowe, co może powodować istotne interakcje farmakokinetyczne z inhibitorami lub induktorami tych enzymów.
U pacjentów geriatrycznych konieczne jest dostosowanie dawki i bardziej wnikliwe monitorowanie ze względu na większą wrażliwość na efekty sedacyjne i ryzyko upadków. Przed prowadzeniem pojazdów lub obsługą maszyn należy ocenić indywidualną reakcję na lek – wiele preparatów może upośledzać koncentrację i szybkość reakcji.
Zasady bezpiecznego stosowania
Właściwe dawkowanie i czas leczenia
Dawkowanie powinno być indywidualnie dobrane przez lekarza, zaczynając od najniższej skutecznej dawki i utrzymując terapię przez możliwie najkrótszy czas, niezbędny do osiągnięcia efektu terapeutycznego. Czas leczenia zwykle ogranicza się do kilku tygodni przy ostrych stanach bólowych; przewlekłe stosowanie wymaga regularnej oceny korzyści i ryzyka.
Leki o działaniu ośrodkowym należy odstawiać stopniowo, aby uniknąć objawów odstawiennych i nawrotu spastyczności. Nagłe przerwanie terapii może prowadzić do niepożądanych reakcji organizmu.
Monitorowanie stanu zdrowia
Pacjent powinien być monitorowany pod kątem działań niepożądanych: senności, zawrotów głowy, zaburzeń oddychania czy zmian nastroju. Należy natychmiast skonsultować się z lekarzem przy wystąpieniu ciężkich objawów, takich jak trudności w oddychaniu, nagłe osłabienie lub reakcje alergiczne.
Przechowywanie leków
Leki przechowywać w oryginalnym opakowaniu, w suchym miejscu o temperaturze pokojowej, poza zasięgiem dzieci, zgodnie ze wskazówkami producenta. Należy sprawdzać datę ważności i nie stosować przeterminowanych preparatów.
Alternatywne metody leczenia
Fizjoterapia i ćwiczenia
W wielu przypadkach leczenie niefarmakologiczne jest skutecznym uzupełnieniem lub alternatywą dla leków rozkurczowych. Fizjoterapia, ukierunkowane ćwiczenia i techniki rozciągające pomagają przywrócić funkcję mięśni i zmniejszyć napięcie. Regularne wykonywanie specjalistycznych ćwiczeń pod okiem fizjoterapeuty może znacznie poprawić stan pacjenta.
Terapie manualne i metody fizyczne
Masaż i terapia manualna mogą łagodzić ból i poprawiać ukrwienie tkanek. Stosowanie kompresów ciepłych lub zimnych bywa pomocne w zależności od rodzaju dolegliwości — ciepło rozluźnia mięśnie, zimno zmniejsza stan zapalny. Te metody są szczególnie skuteczne w ostrych stanach bólowych.
Metody komplementarne
Akupunktura i niektóre metody naturalne mogą przynieść ulgę u wybranych pacjentów, choć ich skuteczność bywa zmienna i wymaga indywidualnej oceny. Terapię uzupełniającą warto rozważyć, gdy leki są przeciwwskazane, powodują nietolerowane działania niepożądane lub jako część wielomodalnego planu rehabilitacji. Ważne jest, aby wszystkie alternatywne metody były konsultowane z lekarzem prowadzącym.